ความเสี่ยงในการเกิดกระดูกหักในผู้ป่วยโรคกระดูกพรุน: รู้ก่อน ป้องกันได้!!!
โรคกระดูกพรุน หรือที่เราเรียกกันว่า “โรคกระดูกบาง” เป็นภาวะที่กระดูกสูญเสียความหนาแน่นและความแข็งแรง ทำให้กระดูกเปราะบางและเสี่ยงต่อการแตกหักได้ง่าย การเกิดกระดูกหักในผู้ป่วยโรคกระดูกพรุนไม่ใช่เรื่องเล็กน้อย เพราะการหักของกระดูกสามารถส่งผลกระทบทั้งทางร่างกายและจิตใจ ในบทความนี้ เราจะมาทำความเข้าใจกันว่าทำไมผู้ที่เป็นโรคกระดูกพรุนถึงมีความเสี่ยงที่จะกระดูกหักง่ายขึ้น และเราจะทำอะไรได้บ้างเพื่อป้องกันความเสี่ยงนี้
ทำไมผู้ที่เป็นโรคกระดูกพรุนถึงมีความเสี่ยงสูงในการเกิดกระดูกหัก?
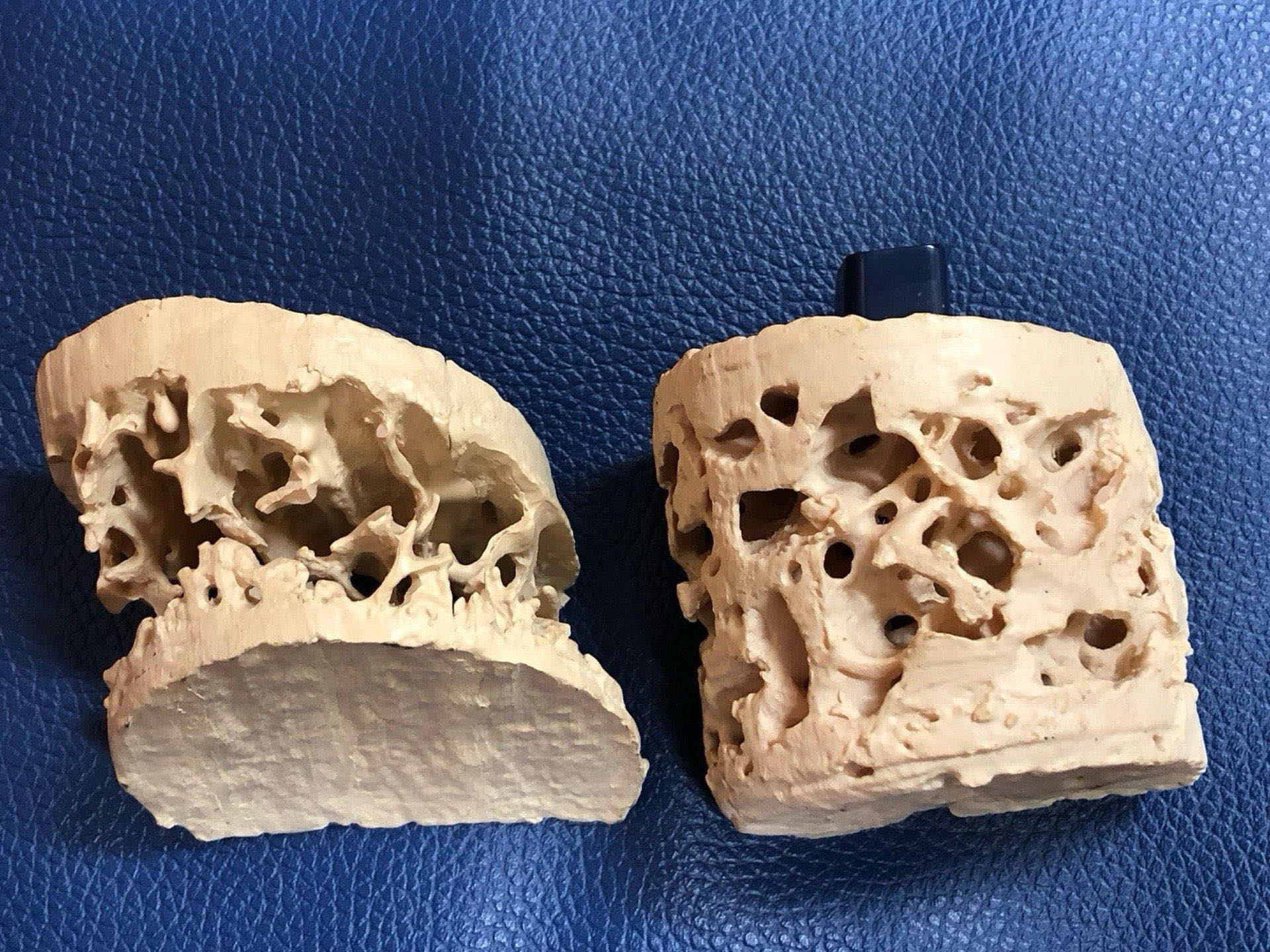
1. กระดูกที่บางและเปราะบาง
ในภาวะกระดูกพรุน กระดูกของเราจะบางลงเรื่อย ๆ ทำให้ความหนาแน่นและความแข็งแรงของกระดูกลดลง การที่กระดูกบางมากจะทำให้เปราะและแตกหักได้ง่าย ไม่ว่าจะเป็นกระดูกสันหลัง สะโพก หรือแม้กระทั่งข้อมือ การหกล้มหรือกระแทกเพียงเล็กน้อยก็อาจทำให้กระดูกหักได้
2. การหกล้มที่ง่ายขึ้น
ผู้ที่เป็นโรคกระดูกพรุนมักเป็นผู้สูงอายุซึ่งมักจะมีการทรงตัวที่ไม่ดี การเคลื่อนไหวที่ช้าลง รวมถึงความสามารถในการมองเห็นที่ลดลง ทำให้มีโอกาสหกล้มได้ง่าย การหกล้มเพียงครั้งเดียวอาจนำไปสู่การหักของกระดูกสะโพกหรือกระดูกข้อมือได้ ซึ่งอาจส่งผลให้ต้องเข้ารับการรักษาในโรงพยาบาล
3. การฟื้นตัวที่ยากและช้ากว่าปกติ
เมื่อเกิดกระดูกหัก ผู้ป่วยโรคกระดูกพรุนมักฟื้นตัวได้ช้ากว่าคนทั่วไป เพราะกระดูกที่อ่อนแอทำให้การซ่อมแซมตัวเองของกระดูกเกิดได้ยาก การหักของกระดูกอาจทำให้เกิดความเจ็บปวดและจำกัดการเคลื่อนไหว จนต้องนอนพักเป็นเวลานาน สิ่งนี้อาจส่งผลให้สุขภาพโดยรวมแย่ลงและเพิ่มความเสี่ยงของภาวะอื่น ๆ ตามมา เช่น ภาวะเสื่อมสภาพของกล้ามเนื้อและข้อต่อ
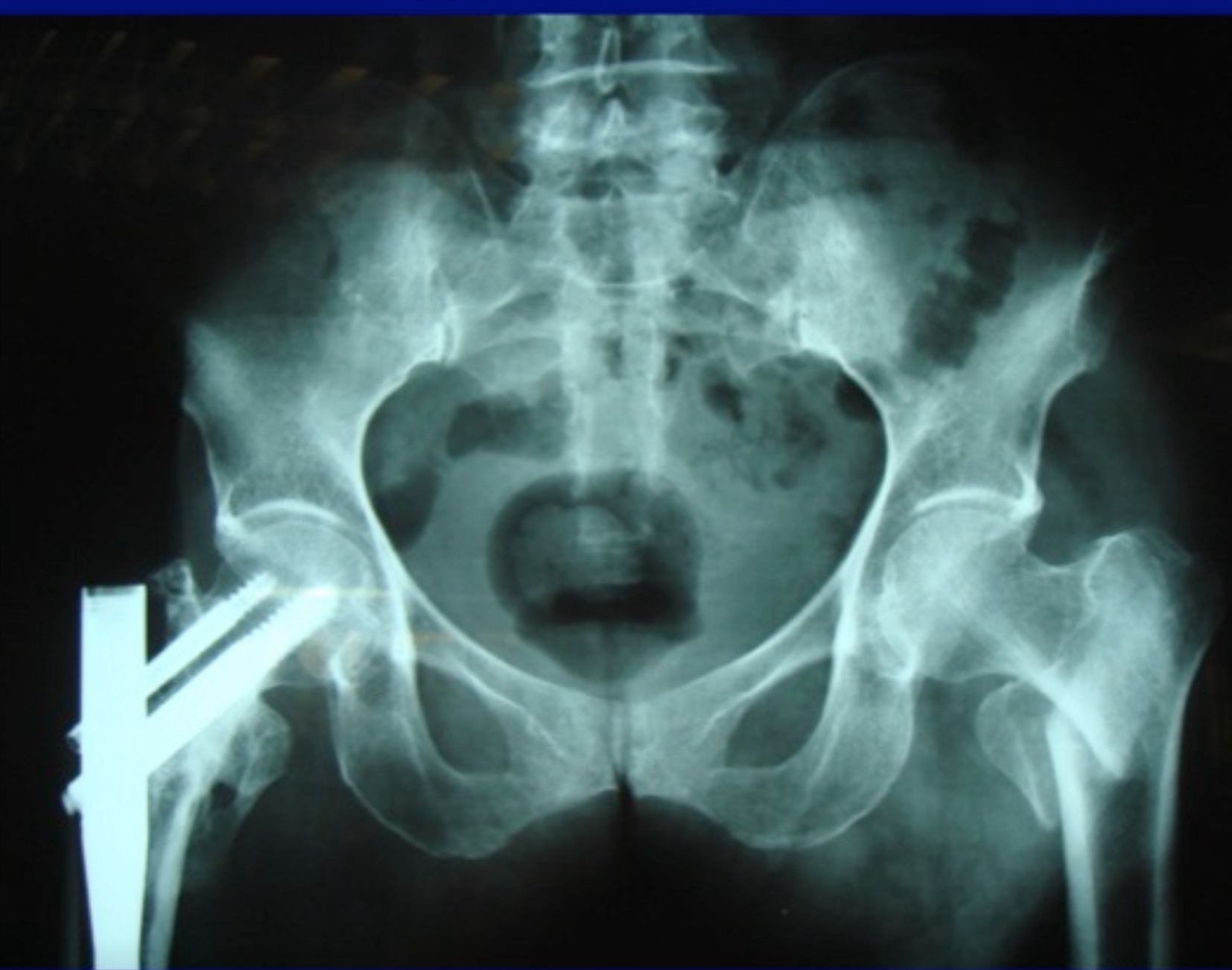
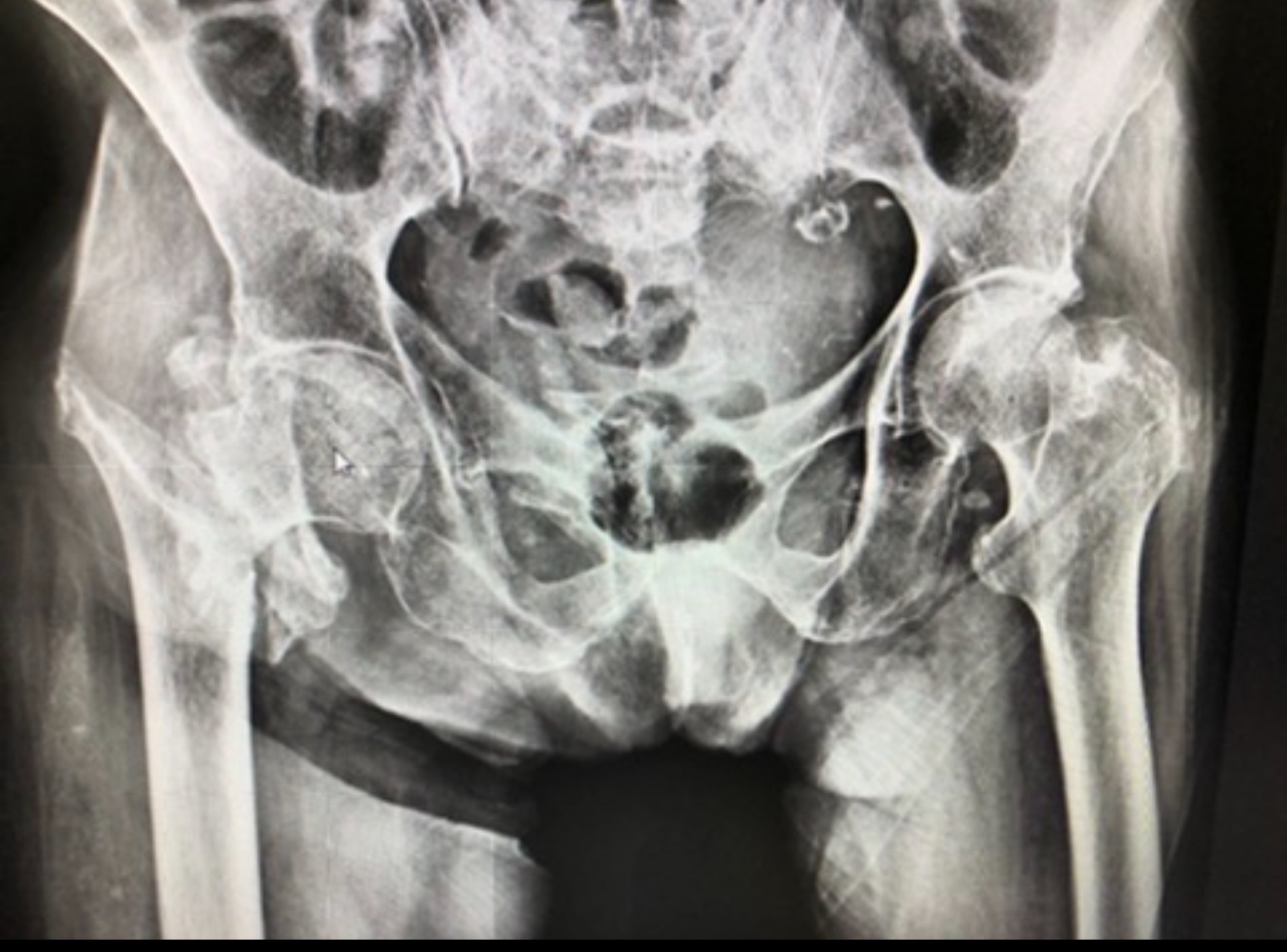
กระดูกส่วนใดบ้างที่เสี่ยงหักในผู้ป่วยโรคกระดูกพรุน?
1. กระดูกสะโพก
การหักของกระดูกสะโพกเป็นภาวะที่พบบ่อยที่สุดในผู้ป่วยโรคกระดูกพรุน การหักของสะโพกส่งผลกระทบอย่างรุนแรงและอาจต้องเข้ารับการผ่าตัด ซึ่งทำให้ผู้ป่วยบางคนต้องอยู่ในสถานพักฟื้นหรือได้รับการดูแลเป็นพิเศษ
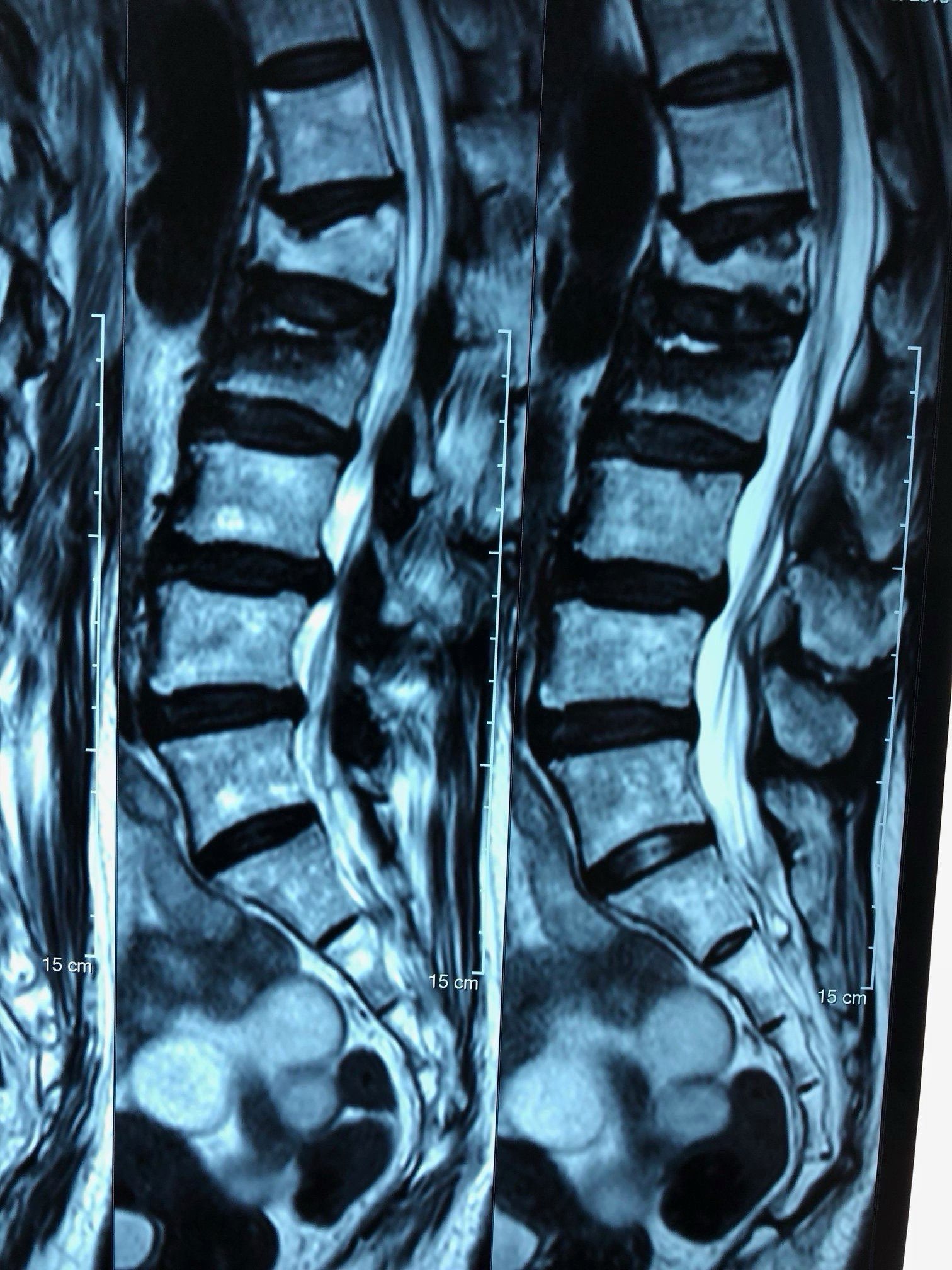
2. กระดูกสันหลัง
กระดูกสันหลังอาจหักได้เองจากการทรุดตัวของกระดูกซึ่งเป็นผลมาจากกระดูกที่บาง การหักของกระดูกสันหลังอาจทำให้เกิดอาการปวดหลังเรื้อรังหรือแม้กระทั่งเสียความสูงเนื่องจากการยุบตัวของกระดูก
3. กระดูกข้อมือ
กระดูกข้อมือมักหักได้ง่ายเมื่อเกิดการล้มและยื่นมือออกมารับน้ำหนัก การหักของกระดูกข้อมืออาจทำให้ผู้ป่วยใช้งานมือได้ลำบากและต้องใช้เวลาในการรักษานาน
วิธีป้องกันความเสี่ยงในการเกิดกระดูกหัก
1. เสริมสร้างกระดูกให้แข็งแรง
การรับประทานอาหารที่มีแคลเซียมและวิตามินดีสูง เช่น นม ปลาแซลมอน และผักใบเขียว ช่วยเพิ่มความแข็งแรงให้กับกระดูกได้ การเสริมวิตามินหรือแคลเซียมตามคำแนะนำของแพทย์ก็เป็นอีกทางเลือกหนึ่ง
2. ออกกำลังกายเพื่อเสริมสร้างกล้ามเนื้อและความสมดุล
การออกกำลังกายแบบเบา ๆ เช่น การเดิน โยคะ หรือการฝึกความสมดุล จะช่วยลดโอกาสการหกล้มและเพิ่มความแข็งแรงของกล้ามเนื้อที่ช่วยพยุงกระดูก
3. ตรวจมวลกระดูกอย่างสม่ำเสมอ
การตรวจมวลกระดูกจะช่วยให้เรารู้สถานะของกระดูกและสามารถปรับแผนการรักษาให้เหมาะสมได้ เช่น การปรับยา การเสริมแคลเซียม หรือการรักษาโรคกระดูกพรุนตามคำแนะนำของแพทย์
4. ปรับสิ่งแวดล้อมให้ปลอดภัย
การลดความเสี่ยงของการหกล้มในบ้าน เช่น การติดตั้งราวจับในห้องน้ำ หลีกเลี่ยงการวางสิ่งของกีดขวาง และใช้ไฟส่องสว่างที่เพียงพอในบ้าน จะช่วยลดโอกาสการหกล้มได้
สรุป
การเกิดกระดูกหักในผู้ป่วยโรคกระดูกพรุนเป็นสิ่งที่อาจทำให้เกิดความเจ็บปวดและส่งผลต่อคุณภาพชีวิต แต่เราสามารถลดความเสี่ยงเหล่านี้ได้ด้วยการดูแลตัวเองอย่างสม่ำเสมอ รับประทานอาหารที่มีประโยชน์ ออกกำลังกาย ตรวจมวลกระดูก และปรับสิ่งแวดล้อมให้ปลอดภัย การป้องกันความเสี่ยงในการเกิดกระดูกหักจะช่วยให้เราใช้ชีวิตได้อย่างมีความสุขและแข็งแรง
“ดูแลกระดูกให้แข็งแรง ตั้งแต่วันนี้ เพื่อสุขภาพที่ยั่งยืนในวันหน้า”
ผศ.นพ.ธนินนิตย์ ลีรพันธ์
ปรึกษาปัญหากระดูกและข้อได้ที่ line ID @doctorkeng ไม่เสียค่าใช้จ่าย
https://page.line.me/vjn2149j?openQrModal=tru